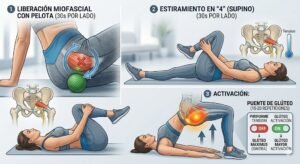
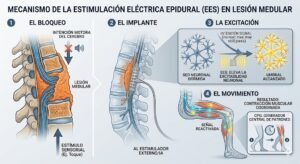
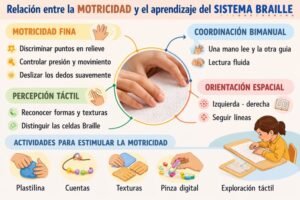
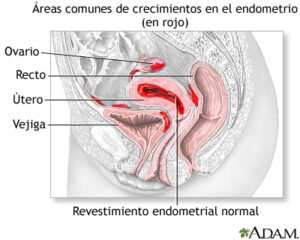
Uno de los aspectos más importantes a valorar dentro de la práctica en salud mental es la permanencia o abandone del proceso terapéutico. Así pues, la permanencia terapéutica es entendida como “la adherencia al tratamiento”, la cual involucra una implicación activa y voluntaria del paciente en un curso de un comportamiento aceptado de mutuo acuerdo, cuyo fin es producir un resultado terapéutico deseado. La adherencia terapéutica implica una diversidad de conductas, por lo que ha sido considerada como un fenómeno múltiple y complejo.
Así mismo, la situación de abandono terapéutico es entendida como una interrupción del tratamiento antes de alcanzar los objetivos terapéuticos propuestos. Indican que existen diferentes formas conductuales de conceptualizar el abandono terapéutico, los cuales, involucran la Inasistencia a la primera cita, inasistencia a posteriores citas del proceso, abandono definitivo durante el proceso de evaluación, antes de finalizar el proceso de intervención, así como el incumplimiento de las indicaciones dadas por el terapeuta, baja asistencia a las interconsultas o poca generalización al entorno natural de las habilidades desarrolladas durante la terapia.
Así pues, se identifica relación con la permanencia respecto al momento en que comenzaron a cumplirse sus expectativas, el logro de los objetivos terapéuticos y el cumplimiento de tareas, de igual manera, proporcionar la información necesaria de modo que favorezca y garantice niveles mínimos de comprensión. Así pues, mientras complejo sea un tratamiento, es decir, si exige cambios en las actividades habituales de la vida cotidiana, varios medicamentos o diversos horarios, más dificultades proporcionará para las respuestas de adherencia del paciente.
La discapacidad puede ser una barrera significativa para la adherencia terapéutica. Factores clave incluyen:
- Deterioro cognitivo y funcional: Un peor estado cognitivo o un grado moderado de discapacidad pueden dificultar el seguimiento de tratamientos.
- Factores socioeconómicos: Vivir solo, tener un bajo nivel educativo o de ingresos económicos son variables que afectan negativamente.
- Complejidad del tratamiento: Un mayor número de medicaciones o regímenes de tratamiento complejos pueden disminuir la adherencia.
- Comunicación: La falta de información clara sobre la enfermedad y el tratamiento puede ser un obstáculo. Una buena comunicación y la toma de decisiones compartida entre el paciente y el profesional son fundamentales.
- Apoyo del cuidador: La presencia de un cuidador principal se asocia con un cumplimiento excelente, especialmente en pacientes con discapacidad significativa.
Abordar estos desafíos requiere estrategias personalizadas que satisfagan las necesidades individuales de cada paciente y un enfoque holístico centrado en el paciente, fomentando la confianza y la comunicación.
Etapas de la psicoterapia
A continuación, se presentan, de forma general, algunas de las principales etapas del proceso terapéutico:
1. Compromiso y Evaluación
Esta etapa inicial consiste en el acuerdo entre psicóloga/o y consultante para invertir tiempo, energía y capacidad en establecer una relación terapéutica encaminada a conseguir los objetivos terapéuticos. En esta etapa también debe evaluarse la demanda de la persona que acude a sesión; teniendo en cuenta, en la medida de los posible, tanto medidas objetivas como ofrecen las diferentes pruebas validadas empíricamente como medidas subjetivas. Las medidas subjetivas son las que se recogen tanto en las sesiones como entre sesiones en diferentes autorregistros o tareas.
En esta etapa puede que el/la profesional se encuentre con barreras que no le permitan continuar y deba derivar a la persona. Así mismo, la persona puede comprometerse desde el primer momento o hacerlo un poco más tarde, después de un periodo de exploración y encuadre.
Existen determinadas variables que influyen a la hora de que la persona decida comenzar el proceso terapéutico: a) sus expectativas y percepción del/la psicólogo/a, si lo percibe competente, empático y con experiencia, b) la motivación, si necesita la terapia solo para desahogarse, para crecimiento personal, para sobrellevar un duelo… y c) las características personales (educación, cultura, historia de aprendizaje) encajan con la metodología propuesta por la/el profesional.
2. Proceso
Es la etapa más compleja y central de toda la psicoterapia. Esta etapa se puede dividir, a su vez, en otras subetapas. Las más comunes son búsqueda de patrones en la persona, recogida de información y consolidación.
Similar a la fase de evaluación, ya que es necesario seguir recogiendo información del avance de la persona. Cada periodo depende de las características de la persona y el motivo de consulta. Es esencial que, en esta etapa, la persona se dé cuenta y sea consciente de lo que le sucede y de esta manera se puedan ir produciendo cambios y avances.

3. Final de la terapia
La persona ha aprendido a conocer su propio funcionamiento y forma de estar en el mundo. La persona conoce sus debilidades y fortalezas y asume su responsabilidad a la hora de tomar decisiones vitales.
4. Seguimiento
Es importante un adecuado seguimiento en el tiempo para garantizar que los cambios positivos conseguidos se siguen manteniendo. Este seguimiento puede ser bimensual, trimestral o incluso anual.
La importancia de que la terapia no sea interrumpida
Aunque se pueden identificar distintas etapas en la psicoterapia que avanzan más o menos de forma lineal, éstas no son rígidas y ni están delimitadas de forma estricta. Se puede comenzar a intervenir desde el primer momento y se puede ir pasando por cada periodo a lo largo de toda la terapia.
En este sentido, es importante que el proceso terapéutico sea continuado. Es decir, lo recomendable son sesiones semanales hasta que se pueda ir espaciando más conforme se vayan logrando los objetivos. Hay que tener en cuenta las circunstancias de cada persona, como la escasez de recursos económicos, falta de tiempo o no estar preparado en este momento de su vida para comenzar un proceso terapéutico.
Aquí entra en juego la flexibilidad y empatía del/la profesional a la hora de ajustarse a las necesidades de cada persona que acude a consulta, si bien es necesario realizar un buen encuadre de la terapia. Es esencial destacar la importancia de no abandonar el proceso terapéutico si no se ha alcanzado la etapa final.
El hecho de dejar a medias una terapia puede conllevar que la persona no se sienta satisfecha con el proceso, no logre los objetivos que tenía programados y considere que la psicología “no sirve para nada”. Puede ser que más que un proceso de trabajo terapéutico haya encontrado un espacio de desahogo, que puede funcionar en las primeras sesiones, pero a la larga deja de funcionar para la persona.
Cuando el proceso se interrumpe antes de llegar al final de la terapia se conoce como abandono terapéutico. Es algo común en la práctica clínica y conlleva consecuencias tanto para la persona que acude a terapia como para la/el psicóloga/o. El abandono terapéutico se da cuando el tratamiento termina de forma unilateral por parte de la persona. Hay que tener en cuenta las distintas variables psicosociales, clínicas e institucionales asociadas al abandono de los consultantes y ver el abandono dentro del contexto de la persona.
¿Cómo se mejora la adherencia terapéutica?
Por otro lado, existe el concepto de adherencia terapéutica. Al contrario que el abandono, en este caso el proceso terapéutico termina por mutuo acuerdo entre el psicólogo y la persona.
Algunas técnicas que pueden ayudar a reducir los abandonos son:
- Crear una buena alianza terapéutica entre la persona y el/la profesional, basada en la empatía, la honestidad y el cuidado.
- Transmitir seguridad y experiencia, tener una actitud resolutiva y no quedar atrapado en los problemas que trae la persona a consulta.
- Validar las emociones de la persona y no juzgarla. Es necesario que la persona vea y sienta que es un espacio seguro donde trabajar junto con la/el terapeuta.
- Proporcionar psicoeducación cuando se vea conveniente para motivar y educar a la persona a la hora de comprometerse con la terapia.
- Tener contacto frecuente con la persona y la familia, siempre que sea necesario, en forma de llamadas o correos electrónicos.
Descargo de responsabilidad médica: Esta información es solo para fines educativos y no debe sustituir el consejo médico profesional, el diagnóstico o el tratamiento. Siempre consulte a un profesional de la salud calificado para cualquier pregunta relacionada con su condición médica o tratamientos.